![]()
眼表面再生について
再生とは?
再生(医学)とは大まかにいって、
- 臓器や組織に通常の治療で治すことができない形態的、あるいは機能的欠損が生じたとき、
- 組織や臓器を丸ごと移植したり、全く人工の代用物を用いるのではなく、
- 本来人体が持つ再生能力を生かすことで復元を図る治療。
ということができます。現在臨床に応用され、あるいは盛んに研究されている再生医学には以下に挙げる3つのアプローチがあります。
- 細胞移植、組織移植 (例:培養皮膚)
- 幹細胞からの再生 (例:胚性幹細胞からの臓器再生)
- ティッシューエンジニアリング (例:骨再生、人工血管)
角膜を中心とするオキュラーサーフェスの分野では、輪部移植、羊膜移植、培養上皮移植などの治療法が、この再生医学の手法を取り入れて行われています。
眼表面(オキュラーサーフェス)の特徴
角膜・結膜の表面は、「上皮細胞」とよばれる細胞で覆われ、外界からの異物や細菌などの侵入を防いでいます。角結膜上皮と涙液は、眼の表面を守る一つのユニットとして機能しており、まとめて「オキュラーサーフェス」と呼ばれます。角結膜上皮の欠損が長く続くと、感染を起こしたり、角膜が融けたりするなどの合併症が起こりやすくなります。角結膜上皮に障害が生じた場合、通常ですと周辺の細胞が増殖して修復されますが、重症ドライアイや瘢痕性角結膜症などの場合、この修復がうまくいかないことが見られました。角膜と結膜の境界部は「輪部」と呼ばれ、ここに角膜上皮の元となる幹細胞(角膜上皮の「種」にあたる元になる細胞。ステムセルとも呼ばれる)が存在することが分かってきました。この幹細胞の状態によって、オキュラーサーフェスが正常に保たれるかどうか、大きく左右されます。
どういう病気のときに再生医療が行われるのですか?
眼に火傷をおったり(角結膜熱傷)、薬品などの化学物質が入ったり(化学傷)した場合、あるいは皮膚・粘膜に対する重症のアレルギー(スティーブンス・ジョンソン症候群など)や自己免疫疾患(眼類天疱瘡など)などに続発する瘢痕性角結膜症の治療に用いられます。これらの疾患では、角膜と結膜の境界部の「輪部」にある角膜上皮の幹細胞(ステムセル)が広範囲に傷害され、角膜上皮が再生しなくなって潰瘍となったり、周辺から混濁した結膜上皮が侵入したりします。そのほか、何回も角膜疾患を繰り返したり、角膜手術後に上皮が張りにくくなった状態(遷延性角膜上皮欠損)、結膜組織が角膜上に侵入を繰り返す再発性翼状片や偽翼状片などの治療にも用いられます。
眼表面(オキュラーサーフェス)の特徴
1.輪部移植
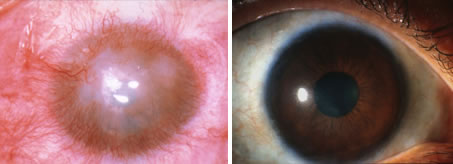
角膜上皮の幹細胞が障害を受けた場合に、輪部組織を移植することにより治療が可能であることを最初に示されたのは1989年のことで、当初は片眼性の輪部機能不全に健眼の輪部組織を移植する方法が行われました(自己輪部移植)。さらにその後、両眼性の症例に対して提供眼(アイバンクアイ)の輪部組織を移植する「アロ輪部移植」も発表され、その後の発展によってこれまで難治とされていた重症眼表面疾患への治療の道が拓かれました。(下図:角膜化学傷に対して、自己輪部移植をうける前(左)と後(右)の様子)
2.羊膜移植
羊膜とは、胎盤組織の一部で、赤ちゃんを包んでいる薄い膜です。この羊膜を眼の表面の疾患の治療に用いることが、ここ10年ほど注目されています。羊膜には、瘢痕形成を抑え、組織修復の促進、炎症を抑える、などの働きがあることが分かっています。
羊膜移植は、スティーブンス・ジョンソン症候群、化学傷など、眼の表面がかさぶたのような瘢痕組織(はんこんそしき)で覆われてしまう「瘢痕性角結膜症」や結膜の組織が角膜内に侵入する「翼状片」、および角膜や結膜の傷が治らない「上皮欠損」や「潰瘍」に対して行われます。羊膜移植は、上記の疾患に対し単独、あるいは輪部移植や角膜移植と組み合わせて行われます。
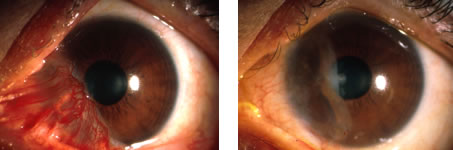
羊膜は、帝王切開の際に妊婦の同意を得て頂き、洗浄・保存したものを用います。提供していただく妊婦の方は、肝炎などのウイルスに罹患していない方に限っています。また、羊膜は移植された後に拒絶反応を起こすことがほとんどない組織として知られており、実際的にもこれまで移植後に拒絶反応を起こした例はありません。東京歯科大眼科では、世界的にみても早い時期から羊膜移植を導入し、これまで500例を越える症例に対して行って、優れた治療成績を上げています。これらの成果は、日本および海外の論文としても発表され、高い評価を受けています。(下図;難治性再発翼状片に対して、羊膜移植を行う前(左)と後(右)の様子)
3.培養上皮移植
眼表面疾患に対する治療では角結膜上皮の再生の良否が大きな鍵です。角結膜上皮細胞を研究室で培養してシート状にし、眼表面異常をもつ眼に移植する治療が「培養上皮移植」です。このアプローチは通常の輪部移植などに比べて、培養で細胞を増やして移植できるので、これまで上皮の修復に問題があった方の治療に役立つだけでなく、より早く上皮が修復されるため、炎症の軽減にも役に立つと期待されています。このような試みはわれわれも含め世界数ヶ所の施設で行われており、培養された上皮細胞の性質や、培養条件の検討などがなされています。
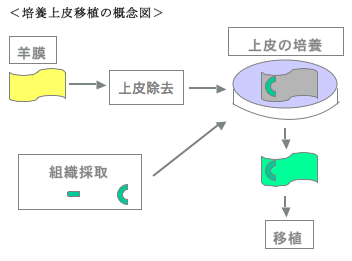
培養上皮移植の実際
培養上移植を行うためには、元となる細胞、細胞を培養する足場(基質)が必要です。実際には、以下の3段階のステップを経て行われます。
1.培養の元になる組織(ドナー組織)の採取
現在利用されている細胞には、以下の二つのものがあります。
- 角膜輪部上皮:角膜上皮の幹細胞(ステムセル)を含むといわれている角膜輪部組織(角膜と結膜の境目の部分)を用いるものです。
- 口腔粘膜上皮:ご自身の口の粘膜(頬の裏の粘膜)を採取して、角膜や結膜上皮の代わりとして用いる方法です。
培養に使われる組織は、以下の3つのいずれかから採取されます。
- 患者様ご自身の組織:手術を受ける眼、または健康な方の眼、
- 親族の方の組織:患者様と血縁関係のある方の組織を用いる方法です。
- 提供眼球の組織:アイバンクに提供された眼組織からの組織を用いる方法です。
患者さまご自身の細胞を用いる方が、術後の拒絶反応などの危険性がなく、免疫抑制剤の投与を続ける必要もない、というメリットがありますが、両眼ともオキュラーサーフェスが傷害されている場合には、ご親族または他人の輪部組織を用いるか、あるいはご自身の口腔粘膜を用いた方法を選択することになります。口腔粘膜を使用する場合には、当院の歯科・口腔外科の診察を受け、培養に用いることが可能であるどうか診察を受け、可能であれば歯科外来で組織を採取します。輪部組織、口腔粘膜組織のいずれを用いる場合も、組織採取の際には入院は不要です。
2.培養
研究室で細胞を増殖させます。通常2−3週間かかりますが、この段階で細胞の増殖が思わしくなく、移植シートが作成できないこともあります。細胞を培養する際の基質(足場)としては、我々は通常羊膜組織を用いますが、最近では基質として羊膜を用いず、「フィブリンコート皿」という特殊な培養皿を用いて細胞を増やす方法も行っています。
3.手術
できた培養シートを眼に移植します。この段階で患者さまには入院していただき、手術場で局所麻酔を用いて手術を行います。通常、瘢痕組織の切除と同時に行いますが、角膜の混濁や白内障が強い場合には、角膜移植や白内障手術などの処置を同時に行なう場合もあります。術後は、移植した細胞が生着したことを確認するまで入院していただくのが原則です。






