![]()
ドライアイ
ドライアイについて
ドライアイという言葉の認知度は、最近急速に高くなっています。私たちが16年前に行ったアンケート調査では、 「ドライアイ」という言葉を知っている人は19%に過ぎませんでしたが、最近ではほとんどの人が知っていて、「私はドライアイだと思う」 と言って来院される患者さんも珍しくありません。近年ドライアイの患者さんは増えていると言われ、日本では推定800万人とも言われています。 原因はよくわかっていませんが、環境全体の乾燥化、コンピュータの普及、大気汚染や環境ホルモンなど、さまざまな説があり、諸外国のデータを見ても、 いわゆる先進国の方がドライアイの頻度が高く、何らかの環境要因は明らかにあると推測されます。
このように認知されてきたドライアイですが、その病態や対処法などが正しく理解されているかというと、必ずしもそうとは言えません。
ドライアイは、日本語に直訳すれば「乾き眼」ということになります。この言葉から受ける印象が強いせいか、ドライアイは、 涙の分泌が減ってその結果眼の表面が乾いて傷ができる病気と捉えられがちですが、最近の考え方では、ドライアイはもっと広い概念で捉えられています。
昨年、日本ドライアイ研究会が、ドライアイの新しい定義を発表しました。それによればドライアイとは、「様々な要因による涙液および角結膜上皮の慢性疾患であり、 眼不快感や視機能異常を伴う」とされました。眼の表面の覆う角膜上皮、結膜上皮、そして涙液を一つのユニットとして「オキュラーサーフェス」と総称しますが、 ドライアイはこのオキュラーサーフェスの慢性疾患の代表選手です。正常なオキュラーサーフェスを維持するために必要な条件は、涙液の量、質、および分布です。 そのうちのどれかが異常だとドライアイになるということになります。
シェーグレン症候群と"普通の"ドライアイの違い
涙液の量が低下するタイプのドライアイは、最も典型的なドライアイで、「狭い意味のドライアイ」とも呼ばれます。典型的な疾患として以前より注目されているのは、 シェーグレン症候群です。この疾患は、涙腺、唾液腺などの外分泌腺に対する自己免疫疾患で、中年過ぎの女性が大半を占めます。組織学的に外分泌腺にリンパ球などの炎症細胞の浸潤を認め、 リウマチとの合併も高率にみられます。また、分泌腺以外に関節炎、肺炎、膵炎などの異常を合併する例もみられます。このシェーグレン症候群では、悲しいときや痛いときでも涙が出ず、 角結膜上皮は乾燥と炎症によってびまん性の障害が見られます。普段眼の表面を潤すのは、「涙液の基礎分泌」であるのに対し、悲しいときや痛いときに出る涙は、「反射性分泌」といわれ、 眼表面の障害を修復するのに役立っていると考えられます。シェーグレン症候群では、涙腺が破壊されているためにこの反射性分泌が低下しており、強い角結膜上皮障害をきたします(写真1)。 患者さんは、目が開けにくい、ごろごろする、まぶしい、などの慢性の眼不快感を自覚し、本を読む、運転をするなどの日常生活が制限される例も少なくありません シェーグレン症候群よりも程度が軽く、涙腺の破壊を伴わないタイプのドライアイは、さらに数多く認められます。こういったいわば"普通の"ドライアイは、「simple dryeye」 と言われますが、全身疾患を伴わず、多くの場合は反射性の涙液分泌は保たれています。その原因は明らかではありませんが、シェーグレン症候群と同様に、 simple dry eyeも中年過ぎの女性に多く、性ホルモンとの関連も考えられています。このタイプのドライアイでも、慢性の眼不快感を訴えますが、シェーグレン症候群に比べますと 、目が疲れる、何となく眼が重い、などの漠然とした訴えの割合が増えてきます。
ドライアイの検査
涙液の分泌量を測る代表的な検査法は、シルマー試験です(写真2)。この検査は、濾紙を下眼瞼にはさみ、5分間でどのくらいの長さまで濡れるかで判定します。 10ミリ以上が正常で、異常値は5ミリ以下となっています。シェーグレン症候群のドライアイでは、濾紙がまったく濡れない「0ミリ」という方も少なくありません。
量と並んで、涙液の質も重要です。涙液は、タンパク質など多くの成分を含む水の層が大部分を占めていますが、この水の層をはさむように、 角膜側にはムチン層、最表層には油層が存在しています。涙液の安定性には、含まれる成分、ムチン、油のすべてが関与しています。例えば油層は、 マイボーム腺とよばれる、瞼の縁にある腺から分泌されますが、加齢や炎症によって分泌されなかったり、成分が変化したりすると、涙液の油層が変化し、 涙液の安定性が低下して、ドライアイをきたします。このような異常は「マイボーム腺機能不全」といわれ、特に高齢の方で、「眼が渋い」 「くしゃくしゃする」など訴える患者さんには、高率に認められます。
涙液の質の低下は、ムチン層の異常によっても引き起こされます。ムチンは粘性を持つ糖蛋白で、眼表面の結膜上皮や角膜上皮から分泌され、 涙が眼表面に均一に分布するのを助けていることが分かってきました。ムチンの分泌調節機構については、まだ充分に研究が進んでいませんが、 その異常が涙液層の不安定化をきたしていることは間違いないと推測されています。涙液の質の異常を簡単に知ることができる検査が、「涙液層破壊時間」の測定です。 瞬きを10秒程度我慢してもらって観察すると、ある時から涙が角膜上を覆っていない部分が出現し、次第に拡大していきます。この現象を涙液層の破綻といい、 これが観察されるまでの時間を「涙液層破壊時間」といい、英語でtear film break-up time(BUT)で表します(写真3)。 BUTの正常値は10秒以上で、5秒以下が異常です。涙液層が破綻しますと、目を開けているのがつらくなります。ですから、 眼を10秒以上開けたままにしておくのがつらい方は、ドライアイの疑いがあると考えられます。
涙液の安定性の低下は、コンタクトレンズ装用によっても引き起こされます。特にソフトコンタクトレンズは、含水率が高く、 角膜全体を覆うこともあって、眼表面からの涙液の蒸発を亢進させる方向に作用することが認められています。 最近、ドライアイの専門家の間で大きな注目を集めているのが、涙液の分泌量が低下していないのにBUTが短縮するタイプのドライアイです。 通常のドライアイに比べて、オフィスワーカーなど年齢の若い人にも見られ、眼不快感の程度が強いのが特徴です。 こういう方では、涙液の質の低下が起こっていると考えられますが、そのメカニズムははっきりしていません。
涙液の量、質と並んで重要なのが、涙の分布です。涙は、眼球の外上方にある主涙腺などから分泌され、瞬きすることによって眼表面に行き渡ります。 この瞬きが正しく行われることが、涙液の正常な分布に重要です。最も典型的な瞬きの異常は、顔面神経麻痺による兎眼でみられますが、 もっとありふれた原因でも生じます。瞬きは、角結膜の知覚によってコントロールされているので、知覚が低下すると瞬きの回数が減ります。 その原因として多いのが糖尿病で、糖尿病で見られる末梢神経障害の一症状として、角膜知覚の低下が生じ、その結果瞬きの回数が減ります 。他にも三叉神経の障害、LASIKなどの角膜手術後、一部の緑内障点眼や非ステロイド系抗炎症剤の点眼などでもみられ、 ドライアイの悪化因子として念頭におかなくてはならないものです。
オフィスワーカーとドライアイ
多くの人にとって問題となっているのが、コンピュータ作業中のドライアイです。正常では、リラックスしているときには、 1分間に平均20回程度瞬きをします。しかし、読書や運転、コンピュータ作業中には、これが1分間に5−10回と激減します。 頑張ってものを見ようとすることで、瞬きの回数が減ってしまうわけです。オフィスワーカーに多いドライアイの発症原因には、この瞬きの減少が大きく関与しています。
また、オフィスでのドライアイに関しては、瞬きの他にいくつか留意すべき点があります。一つはエアコンなど低湿度の影響です。 近頃のオフィスは、エアコンの普及によって常に快適な温度に保たれるようになっていますが、一方で湿度は低くなる傾向にあります。 特に、エアコンの風が当たる場所に位置していると、その乾燥は一段とひどくなります。オフィスでドライアイ症状が悪化する場合には、 エアコンの向きに気をつけ、乾燥がひどい場合には加湿器の設置なども検討してもらうといいでしょう。 もう一つの注意点は、視線の角度です。 眼表面からの涙液の蒸発量は、角結膜の露出面積に左右されますが、この表面積は、視線の向きによって大きく変わります。実験によれば、 コンピュータのディスプレイを正面より上に置いたときと、下に置いたときでは、眼の露出面積は2倍以上違いました。そのため、 ドライアイを悪化させないためには、コンピュータの画面は正面よりやや下に置いた方が好ましい、と考えられます。
ドライアイと「見え方」の問題
ドライアイ患者さんの多くが眼不快感を訴えることは広く知られていましたが、視機能の異常を伴う、というのは最近になって提唱された考えです。 以前よりドライアイの患者さんはしばしば、「何となく見づらい」とか「読書や運転時にはっきり見えない」ということを訴えてきました。しかし、 通常の視力検査を行いますと、こういった患者さんの多くでは、正常の結果が得られていました。しかしながら、近年新しい検査法が開発された結果、 ドライアイ患者さんの多くは視機能の異常を有していることが明らかとなりました。そういった検査の一つに「実用視力」があります(写真4)。 実用視力では、連続的に視力を測定して、その変化を調べます。正常者でも連続して視力を測定すると、測定開始直後に比べてやや視力が低下 することがありますが、ドライアイ患者ではその低下の程度がずっと大きいことが分かりました。特に瞬きの回数を制限して測定すると、その違いは顕著になります。 これは、ドライアイでは指標をじっと見続けると、涙液層が不安定になり見える像がぶれるのが原因と考えられます。
この現象を他覚的に捉えた検査法としては、tear stability analysis system(通常TSASと呼ばれる)というものがあります。 この検査は、もともと乱視など角膜表面の形状(ゆがみ)を調べる検査であった角膜トポグラフィーという装置を応用しています。 瞬きをしない状態で10秒間連続して角膜トポグラフィーを撮影すると、ドライアイでは涙液層の乱れが大きく、にじんで乱れた 像が得られます(写真5)。開瞼を続ける事で生じる涙液層の乱れを検出するわけです。これらの新しい検査法が従来の視力検査を 違うのは、涙液の異常による視機能の変化を、ある瞬間に捉えるのではなく、動的に捉える点にあります。考えてみれば、私たちが ものを見るときは、ある程度の時間連続して眺めるのが普通です。連続してものを見るときの視機能の方が、これまでの視力検査に比べて、 より実際の状態を反映していると考えられます。特に、運転や読書、コンピュータ作業などで、瞬目回数が減ったときにはこのような視機能の 障害が出やすくなります。コンピュータやテレビゲーム、携帯電話など、じっとものを見ることを要求する作業が近年とみに増えています。 ドライアイの患者さんで、「ものが見づらい」ということを自覚する機会が増えているわけです。
ドライアイの治療
ドライアイの治療で従来最も広く用いられてきたのは、いわゆる「人工涙液」の点眼です。薬局に行ってドライアイの治療薬を探すと、 真っ先に眼に入るのがこうした点眼薬です。これらは、「人工涙液」という名前が付いているものの、実際の涙液とは似ても似つかないものです。 大半は生理食塩水をベースに、少しのビタミン剤や粘調剤、収斂剤などを添加したものに過ぎません。それでも、ドライアイの治療では眼の表面を 潤すことが基本ですから、人工涙液の点眼は必須ですが、それだけでは改善に乏しいときはヒアルロン酸の点眼を用います。ヒアルロン酸は 親水性で保水機能をもち、皮膚にも存在します。最近、肌の保湿成分としても数多くの美容液に添加されており、女性の方ならご存じかもしれません。 ヒアルロン酸には自分の涙液や点眼した人工涙液を眼表面に長く留まらせる働きがあるのと同時に、それ自体に角結膜の傷を修復する機能があります。 市販薬にも含まれていることがありますが、濃度が少なく、病院での処方薬には劣ります。また、処方薬には防腐剤無添加のヒアルロン酸点眼があり、 ドライアイにはそのほうが望ましいといえるでしょう。
血清点眼とは
オキュラーサーフェスの研究が進歩するにつれ、涙液の主な働きは眼表面を潤すだけではなく、 角結膜上皮の生存に必要な因子を供給することにある、ということが明らかとなってきました。ですから、 生理食塩水をいくら頻繁に点眼しても、眼の表面を一時的に潤すことはできても、角結膜上皮細胞を活性化したり、 障害を修復したりすることはできないわけです。実際、中程度異常のドライアイの患者さんに人工涙液を点眼しても、上皮障害は完全には改善しません。 この事実からも、涙は量だけでなく質が大事だということが分かります。この涙液の機能に関する概念を生かした治療法の一つが自己血清点眼です。 この治療法は、患者さん自身の血液を採取し、遠心分離によって血球成分を除去した後の血清を5倍程度に薄めて点眼するものです。
血清中には、涙液と同等、あるいはそれ以上の生理活性物質が含まれています。その中には、上皮細胞の分化・増殖によい作用を及ぼす サイトカインや成長因子も含まれており、本当の意味での人工涙液に近い存在と考えられています。実際、従来の潤いを持たせるだけの人工涙液に比べて、 ドライアイによる角結膜上皮障害や眼不快感を軽減させる上で明らかに有効であることが報告されています。自己血清点眼は、 患者さんご自身の血液から調整するので、ウイルス疾患の伝播などの心配もないのも利点の一つです。ただ、血清に含まれる成分は、 細菌や真菌の発育にとっても有用なものばかりです。血清点眼には、市販の点眼薬のような防腐剤は含まれていないので、 菌の汚染を抑えるような工夫が必要です。私たちの施設では、開封後は残っていても1週間で点眼瓶ごと破棄するように指導しています。
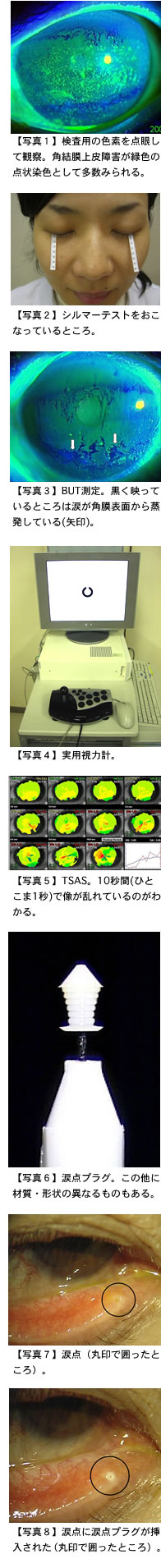
涙点プラグとは
涙液は、眼の表面に分布した後、瞬きによって目頭のほうへ流れ、目頭の「涙点」という小さい穴から涙嚢、鼻涙管を経て鼻腔内に排出されます。 泣いた後に鼻水がたくさん出るのは、この流れが増えるためです。涙点プラグは、この目頭の上下にある涙点をシリコン製の プラグで蓋をする治療法です(写真6〜8)。直径わずか1ミリ足らずの栓で涙の流れをせき止めることで、わずかしか流れていなかった涙液を 溜めて眼の表面に行き渡らせることができるようになります。この原理は、お風呂や洗面所の栓をするのと全く同じです。涙点プラグを挿入すると、 ものの数分で眼の「うるおい感」が増すなど劇的な効果があります。シェーグレン症候群などの重症ドライアイ患者の治療は、 点眼薬だけではなかなか難しかったのですが、涙点プラグが開発されたことで飛躍的な進歩を遂げました。特に数年前から涙点プラグは保険適応となったので、 多くの眼科で治療を受けることができるようになりました。
ただし涙点プラグにも欠点があります。一つは、ある程度の涙液分泌能が残っている人では、上下の涙点を閉鎖すると、 涙が溜まりすぎてしまうという問題があります。角結膜上皮障害が強い場合は、ある程度の流涙は我慢していただいた方がいい場合もありますが、 日常生活に影響するほど涙が出る場合には除去します。除去が簡単に出来るのも涙点プラグの利点の一つです。また涙点プラグには何種類かサイズがありますが、 うまくサイズが合わないと脱落したり、異物感が生じたりします。また、涙点をふさぐことによって、細菌が眼の表面にたまりやすくなったり、 プラグに細菌によるバイオフィルムが形成されることも時に認められます。涙点プラグを入れると症状が改善され、通院をやめてしまう患者さんが ときどきいらっしゃいますが、上に述べたような問題があるために、定期的な通院が必須です。涙点プラグが効果的であっても、 うまく継続的に閉鎖できない場合には、涙点を焼灼したり縫合したりして、外科的に閉鎖する方法も行われます。
ドライアイ治療の展望
新しいドライアイの薬も次々に開発されてきています。ドライアイでは眼表面に炎症がおこるという観点から、 アメリカでは数年前から免疫抑制剤であるサイクロスポリンの点眼がドライアイ点眼治療に用いられ、有効性が報告されています。 また、抗炎症作用以外にもサイクロスポリンには、涙液分泌を促進する作用もあると推測されています。またそのほかにも、 涙腺を刺激して涙の分泌を促進したり、ムチンを出させる作用のある点眼薬も開発されてきています。 当科では積極的に新しい点眼薬の臨床治験を進めています。治験実施から実際処方できるようになるまでは、 ときに長い期間が必要ですが、こういった経験の蓄積は必ず患者さんに還元されるものと考え、ご協力いただいています。




