|
�Ԗ��F�f�ϐ�RP�̐f�Â��ς��
��t��w��w�@��w�����@��Ȋw�@�����@�R�{�@�C��@�搶
RP�͂Q�T�O�O�O�l�̜늳��
�s���̊�a
���̈�`�q�ُ킩��n�܂�A���̌㐍�̂������Y���ɂ����Ė����Ɏ��͒ቺ
���܂萍�̂̈�`�q�ُ�͂Ȃ�
���͊�ꎋ����ς��Ȃ��Ă��u�����Ȃ��Ȃ��Ă����v�Ƃ������Ƃ�����
���Ԗ����x�ቺ���Ă���iGP�ł͂킩��Ȃ��j
�E OCT��IS/OS line�Z���Ȃ��Ă���
�E���u����FAF ring���̖ʐϏk���i���{�t�X�`������̎����u�����ቺ����j
ELM,IS/OS,COST���C���́A���͂����Ԗ����x�Ƃ��L�ӂɊ֘A����
RP�̍����ǁFCME8�� ERM1.2% VMT1.2% MH 0.9%
���������OCT�͗L�p!
ex�jRP+CME�F�g���\�v�g�_��ior�_�C�A���b�N�X�����j�@
* �A�o�X�`���͖���
<���Ð헪>�@stage�ɂ��قȂ�
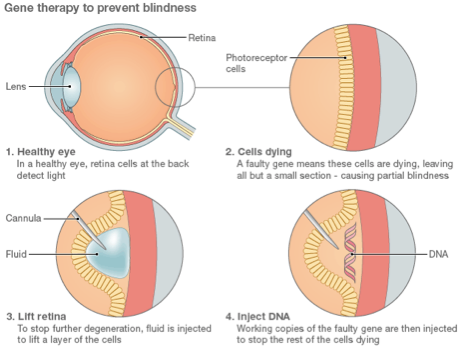
��`�q����→�_�o�ی�→�l�H�Ԗ��E�Đ����
�P�A��`�q���Ái���L�Q�����ň�`�q���Â��L���ƕ��o�Ă����j
�@Leber��V�ӁiRPE65��`�q�ُ�j→rAAV2/2 RPE65�x�N�^�[��p������`�q����
rAAV2/2 RPE65��`�q���ẤA�킸���ň�ߐ��ł͂��邪�Ԗ����x�����P�����B�C�k���f���̌��ʂƂ̔�r�ɂ��A���o�H�������߂ɕK�v��RPE65�ʂɂ��Ď�̍������邱�ƁA�܂��\�������q�g�ɂ����铯�K�v�ʂ́A�����I�Ŋm���Ȍ��ʂ���p�ʂɂ͒B���Ă��Ȃ��������Ƃ������ꂽ
�i→Bainbridge JW, et al. N Engl J Med. 2015;372:1887-1897. Epub 2015 May 4.�j
�A�R���C�f���~�A�iCHM��`�q�̕ϐ��@X�A������`�j
�������i�R���C�h�j�ƖԖ��̕ϐ��ɂ���Đi�s���̎��͒ቺ���N���������B�q���̎��ɂ͔��Â��Ƃ��������Ȃ��Ƃ�����ӂ������Ƃ����ʂɌ�����ŏ��̏Ǐ�B�a�C���i�ނɂ�āA���͂̒ቺ�������邪�A�֏�Ó_�Ŏn�܂�A���̈Ó_�͒��S�ƊO���̎��ӎ���ɓ����ɍL�����Ă䂭�B���̕a�C�͈ꐶ�i�s�B
�@
→�����CHM��`�q�̃R�s�[�����������E�C���X�i���Q�����ꂽ�E�C���X�@�ʏ́F�x�N�^�[�j�𒍎�
�ihttp://healthtechnews.jp/2014/01/20/gene-engineering-cure-blindness/�j�Q��
�Q�A�_�o�ی�
�����m�̃��X�L�����_��i�E�m�v���X�g���APG�֘A��j
�@0.15%�E�m�v���X�g���ɂ�钆�S�S�_�ł̖Ԗ����x�̉��P�ɂ���(Phase3);24�T�܂ł͗L�ӂɐi�s��}���邪����ȍ~�͔���
�@�ł���A��͂菉���[������RP�łȂ��ƗL���łȂ��\��
�R�A�l�H�Ԗ��E�Đ����
���l�H�Ԗ���
�E�āFpars plana�������ɓd�ɂ����A�Ԗ��ɌŒ肷��
�E �ƁF�Ԗ����ɓ��ꂽ�`�b�v����̐M������x��O�ɏo���āA�܂�����ɃV�O�i������i�܂��Q�l���������ł��Ȃ��c�j�@
�E���F���ł�sclera���d�ɖ��ߍ���
���Ԗ��Đ���
iPS�ɂ��Ԗ��Đ�
�@AMD�ł͒��S�ɐA�����݂ŗǂ����ARP�ł͂ǂ��ɒ������邩�H
���R�{�搶�́A�ڐA���זE��host�Ԗ��ƌ������邩��������āA�ϐ������F���זE����ʃj���[�����ƌ�������I(����ł̓V�i�v�X�`���Ȃ��c.)
�������ɒ�������ƗL����������Ȃ����A�ʂ����đ����Ɏ��זE��������̂��c.
��RP�̔������p�ɂ��ā�
�`���ア�A�X���k�����A�_�炩��
�@�p�㎋��i�s�ɉe�����Ȃ�!
IS/OS line�Əp�㎋�͕ω��FIS/OS line�ۂ���Ă��1.0�ł���̂ŁA
�p�O��IS/OS check���悤!
���邢�Ƃ���ł͌��₷�����A�Ï��ł͌��ɂ����͕̂ς��Ȃ�����
�@
��`����
��TAKE HOME MASSAGE��
�EOCT�ƖԖ����x→���m�ȕa��̕]���o����
�E�Տ������̐i�W→�s���̕a�ł͂Ȃ��ƌ����鎞�オ����
�E�������p→OCT�g���܂��悤 (�����Y��yellow��3�s�[�X��)
|







